Parodontologie – unser Praxisschwerpunkt
Gewebeschonende Behandlung des erkrankten Zahnhalteapparates
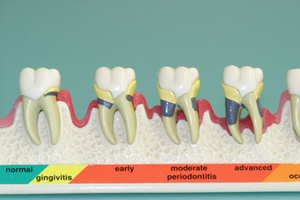
Die Parodontitis (durch Bakterien bedingt) beginnt häufig mit einer Zahnfleischentzündung. Danach erfolgt der Knochenabbau, der schließlich zum Verlust der Zähne führt. Diese Erkrankung ist besonders heimtückisch, weil sie überwiegend schmerzfrei, in akuten Fällen ansteckend ist und häufig erst bemerkt wird, wenn die Zähne schon wackeln.
Behandlungsweise
Unter Parodontologie versteht man die Behandlung des erkrankten Zahnhalteapparates. Bei der Behandlung wird ebenfalls das Prinzip der minimalen Invasivität berücksichtigt.
Nach einer intensiven Vorbehandlung bei der unter anderem die Ursachen der Erkrankung vermittelt werden (siehe eingangs Prophylaxe), erfolgt die eigentliche Therapie meist durch Ultraschallinstrumente unter Zuhilfenahme von gezielten Medikamenten. Persistierende Bereiche lassen sich durch gezielte parodontale mikrochirurgische Eingriffe behandeln. Hierzu gehören auch zahnfleischstabilisierende- und verstärkende Maßnahmen, sowie knochenaufbauende Maßnahmen.
Vorteile
Alle chirurgischen Maßnahmen können natürlich unter Nutzung optischer Hilfsmittel (Lupe, Mikroskop) und Verwendung spezieller sehr feiner Instrumente wesentlich genauer und damit gewebeschonender durchgeführt werden. Durch die Verwendung feinster Instrumente und Nähte heilen Wunden wesentlich schneller, schmerz- und narbenfrei ab.
Hilfe bei Zahnverlust
Sollte in seltenen Fällen trotz aller Maßnahmen ein Zahn verlorengehen, besteht in die Möglichkeit auf Zahnersatz zurückzugreifen. Hierfür steht neben Implantaten auch die Möglichkeit adhäsiver Verfahren (Klebebrücken) zur Verfügung. Man unterscheidet zwischen laborgefertigten Keramik-Klebebrücken – hierzu benötigt man in der Regel 2-3 Termine und die Kosten sind relativ hoch – und der direkt im Mund hergestellten Adhäsivbrücke. Hierbei wird mittels eines Glasfasergerüsts eine Kompositbrücke direkt im Mund modelliert. Man benötigt nur einen Termin und die Kosten sind geringer. Eine Beschädigung der Nachbarzähne wird in beiden Fällen vermieden. Es gibt keine irreversiblen Schäden.
Selbst bei außergewöhnlicher Lockerung von Zähnen lässt sich eine stabile Schienung durchführen – man muss jedoch dafür sorgen, dass keine Entzündungen und tiefen Taschen vorliegen. Verwendet werden hierfür hochwertige Glasfasermaterialien in Kombination mit Kompositen und Bonding-Techniken (dentine Adhäsivtechnik).
Wissenswertes zu Parodontitis
Hier kommen mehrere Faktoren erschwerend zusammen. Zum einen die genetische Vorraussetzung und die Art der Bakterien, die zu einem schnellen Fortschreiten der Krankheit führen. Verstärkend wirken sich häufig mangelnde Kenntnis über korrekte Mundhygiene und gegebenenfalls Rauchen und Stressfaktoren aus.
Merkmale dieser Erkrankung sind neben Bluten geschwollenes Zahnfleisch und farbliche Veränderungen – meist bläulich dunkelrot – sowie vertiefte Zahnfleischtaschen. Gelegentlich fällt ein schlechter Geruch auf. Schmerzen und Zahnlockerung kommen erst spät zum Tragen.
Eine Behandlung ist im Sinne der Zahnerhaltung und der allgemeinen Gesundheit dringend anzuraten. Vor allem die schnell fortschreitende aggressive Form der Parodontitis bedarf einer schnellen und konsequenten Behandlung!
Was heute unter dem Würzburger Konzept oder auch unter Full Mouth Procedure Konzept firmiert, gibt es schon seit den 1980er Jahren. Bereits zu dieser Zeit hat Prof. Mick Dragoo in seinen Studiengruppen in Deutschland dieses Behandlungskonzept gelehrt.
Es basiert auf einer möglichst atraumatischen Reinigung der Zahnfleisch-Taschen sowie der mit einem spezifischen Biofilm beschmutzen Wurzeloberflächen. Danach wird ein Antibiotikum verabreicht. Zunächst sollten keine Zähne entfernt werden, weil parodontale Gewebe ein sehr hohes Potenzial an Regeneration haben. Nicht vor 3 Monaten sollten weitere Maßnahmen außer Mundhygienekontrollen stattfinden.
Allerdings lassen sich mit dieser Technik nicht alle parodontalen Probleme lösen. Sollten nach einer 2. mechanischen Taschenbehandlung immer noch Taschen größer als 5 mm zurückbleiben, müssen weitere Schritte eingeleitet werden, weil statistisch gesehen diese Zähne über einen Zeitraum von 10 Jahren zu 70 % verloren gehen.
Weitere Möglichkeiten sind grundsätzlich regenerative oder resektive Techniken, abhängig von der anatomischen Situation. Hier werden Knochenersatz-Material und ggf. Membranen eingesetzt. Und auch Bindegewebstransplatate zum Ersatz oder zur Verstärkung von verlorengegangenem Gewebe sind häufig angebracht.
Viele Menschen leiden an Karies und Parodontitis. Trotz verbesserter Hygienegewohnheiten, regelmäßiger Zahnarztbesuche und moderner Zahnbürsten gehen immer noch durch Parodontitis die meisten Zähne verloren. Und oftmals ohne Schmerzen und das macht die Erkrankung so tückisch.
Jetzt ist es so, dass immer mehr wissenschaftliche Untersuchungen darauf hindeuten, dass alleine die Plaquefreiheit der Zähne nicht die Lösung darstellt.
Probiotische Bakterien (Lactobazillus Reuteri Prodentis) verhalten sich bei der Parodontitis-Behandlung synergistisch.
Darüber hinaus verringert Lactobacillus Reuteri Prodentis – entweder allein oder zusammen mit Scaling und Wurzelglättung (SRP) – erheblich die oralen Pathogene A. actinomycetemcomitans, P. gingivalis und P. intermedia um bis zu 90 Prozent im Vergleich zu Behandlungen ohne Probiotikum.
Aktuelle Erkenntnisse zeigen Immer eindeutiger, dass Karies und Parodontitis nicht – wie lange angenommen – primär durch mangelhafte Mundhygiene ausgelöst werden, sondern durch eine krankheitsfördernde Veränderung der Zusammensetzung der oralen Mikroflora. Ursache für diese Veränderungen sind meist Umweltfaktoren wie falsche Ernährung, Stress, Rauchen und mangelnde körperliche Aktivität.
Ziel moderner präventiver Zahnheilkunde ist daher nicht die perfekte Zahnhygiene, sondern vielmehr die dauerhafte Etablierung einer gesundheitskompatiblen oralen Mikroflora, die weder eine Entzündung am Zahnhalteapparat hervorruft noch Säureschäden an der Zahnhartsubstanz verursacht. Um dieses Ziel zu erreichen, ist ein gesundheitsförderlicher Lebensstil mit ausgewogener Ernährung, viel Bewegung und Rauchverzicht notwendig. Da Lebensstiländerungen auch in der Medizin zu den schwierigsten Aufgaben gehören und sich vielfach selbst durch immerwährende Motivation nur unvollständig umsetzen lassen, bleiben etablierte Konzepte der Mundhygiene und der professionellen Zahnreinigung weiter zentral wichtig.
Sie lassen sich aber sinnvoll ergänzen, zum Beispiel durch den regelmäßigen Konsum so genannter probiotischer Lebensmittel, die spezifische Bakterien wie etwa bestimmte Laktobazillenarten enthalten, die in der Lage sind, aktiv Karies und Parodontitis auslösende Keime zu hemmen. Solche Bakterien finden bei Patienten mit gesundem Lebensstil „von selbst“ in der Mikroflora von Mund und Darm sehr gute Lebensbedingungen.
Durch den parodontalen Gewebeverlust, insbesondere die Zahnzwischenräume betreffend, kommt es zu dunklen Stellen zwischen den Zähnen. Gerade im sichtbaren Bereich sieht dies unschön aus.
Die gute Nachricht ist, dass man mit relativ geringem Aufwand diese Stellen mit adhäsiven Komposits auffüllen kann. Die Technik nach Professor Klaiber sei hier exemplarisch genannt.
Gerade bei parodontalen Erkrankungen kommt es zu häufig Verlust von wichtigem stabilen Zahnfleisch.
Genau aus diesem Grund ist es hier besonders wichtig, dass verlorengegangenes Gewebe ersetzt wird. Hierzu wird mittels eines wirklich kleinen chirurgischen Eingriffs Zahnfleisch vom Gaumen transplantiert.
Die Nutzen hieraus sind neben Verbesserung der Putzmöglichkeiten weniger Entzündungen, weniger empfindliche Zahnhälse und eine enorme Verbesserung der Ästhetik.
Leider wird dieser wirklich kleine und sehr sinnvolle Eingriff viel zu selten angeboten.
Was möglicherweise noch kein Allgemeingut ist, zeigen nun immer häufiger wissenschaftliche Untersuchungen: unbehandelte Zahnfleischerkrankungen führen zu einer erhöhten Rate an Frühgeburten und reduziertem Kindsgewicht.
Daher mein Rat: bitte berücksichtigen Sie diese Thematik rechtzeitig im Vorfeld bei Ihrer Nachwuchsplanung und reden darüber mit Ihrer Frauenärztin und lassen Sie Ihr Zahnfleisch dahingehend untersuchen.
Periimplantitis ist die Parodontitis der Implantate.
Durch Bakterien kommt es über eine Entzündung des Zahnfleisch (sogenannte Mukositis) um das Implantat zu einer Taschenbildung mit nachfolgendem Knochenabbau und unbehandelt zum Verlust derselben.
Behandeln kann man diese Erkrankung durch konsequente Hygiene, intensive Reinigung – ggf. unterstützend durch gezielte medikamentöse Behandlung – und regenerative Maßnahmen am Kiefer und Zahnfleisch.
Vorbeugend sollten Implantate in gesunden ausreichend dimensionierten Knochen eingesetzt werden. Zudem muss darauf geachtet werden, dass das Zahnfleisch dort auch stabil und keratinhaltig ist. Nur so kann man einer frühen Mukositis vorbeugen.
Dringend abzuraten ist von scheinbar schnellen Verfahren und Stanztechniken. Hierbei wird regelmäßig das wichtige stabile Zahnfleisch zerstört.
Was Ihnen möglicherweise nicht bekannt ist, ist die Wechselwirkung zwischen diesen beiden Erkrankungen.
Ein schlecht eingestellter Diabetes verschlimmert parodontalen Knochenabbau und eine unbehandelte Parodontitis erschwert die Blutzuckerkontrolle sowie auch die Dosierung des Medikamenteneinsatzes.
Daher mein Rat: unbedingte Zusammenarbeit zwischen beiden Disziplinen. Beide Erkrankungen lassen sich nur durch absolute Konsequenz aller Beteiligten erfolgreich, dann aber vorhersagbar behandeln.
Insbesondere die aggressive Parodontitis mit Ihrer speziellen Bakterienflora führt über das Eindringen von Bakterien durch die Wände der Blutgefäße zu vermehrter Arterienverkalkung. Dies zeigt auch eine Untersuchung der Universität Kopenhagen.
Somit besteht ein deutlich erhöhtes Risiko zu Herzinfarkt und Schlaganfall.
Eine systematische, in diesem Fall auch antibiotisch unterstützte Behandlung, ist unter diesem Aspekt dringend angeraten.
Dr. Brust – Fachzahnarzt für Oralchirurgie
Über 30 Jahre Erfahrung in der Parodontitis-Therapie
- Ausbildung Parodontologie, Fachpraxis Dr. Menn/Hilchenbach, 1990 – 1992
- Ausbildung operative perioprothetische und plastische Parodontologie, Prof Mick Dragoo, 1997 – 2004
- Implantologie und Paradontologie, Uni Bern, Prof. Lang 2004/2005
- Master-Studium Parodontologie und Implantattherapie 2011
- Mitglied der Deutschen Gesellschaft für Parodontologie
- Mitglied der Deutschen Parodontose-Hilfe e.V.
- Von 1997 – 2004 Mitglied in der Studiengruppe Spezielle Parodontologie, Karl-Häupel-Institut Düsseldorf unter Leitung von Prof. Dr. Dragoo European Dental Association (EDA)